Автор Аллерголог
Дата Сб Май 14, 2011 21:25
Просмотров 14511
Описание диагностика, лечение и профилактика
Категория Дерматит
Тип Для специалистов
|
|
Контактный дерматит
|
П.В. Колхир, декабрь 2010 года
Опубликовано в журнале Аллергология и Иммунология в Педиатрии за декабрь 2010 года.
Contact dermatitis
P.V. Kolkhir
Contact dermatitis – this is an inflammatory skin disease, occurring in the acute phase with the formation of erythema and vesicles, and in the chronic – with dryness of the skin and thickening of the skin pattern. In the article describes the main features of the disease, causes, diagnosis and treatment of dermatitis in children. The cornerstone of diagnosis of the disease remain patch tests, and treatment and prevention – elimination of the causative agent and the application of local drug therapy.
В сентябре 2010 года в России в издательстве «Практическая медицина» вышло руководство для врачей «Доказательная аллергология и иммунология» – первый труд по аллергологии и иммунологии, написанный отечественным автором и не являющийся переводным с иностранного языка. Впервые в отечественной практике руководство представляет собой источник только достоверной медицинской информации, основанной не на мнении одного или нескольких “уважаемых профессоров”, а на тщательном анализе медицинской литературы и данных рандомизированных контролируемых клинических исследований (РКИ) по принципам доказательной («evidence-based») медицины.
Вслед за выходом монографии, мы приводим часть раздела издания, посвященного такому важному аспекту клинической практики врача педиатра и аллерголога, как контактный дерматит у детей.
Особенности заболевания
Контактный дерматит (КД) – это воспалительное заболевание кожи, протекающее в острой фазе с образованием эритемы и везикул, а в хронической – с сухостью кожи и утолщением кожного рисунка (лихенификацией) [1].
Контактный дерматит наблюдается у 2–10% населения и у 15–20% от общего числа дерматологических больных [2]. Частота развития аллергического КД увеличивается с возрастом [3, 4].
Контактный дерматит делится на ирритантный и аллергический. В некоторых случаях отличить один от другого достаточно сложно.
Ирритантный дерматит протекает по неиммунологическому механизму и составляет около 80% всех случаев КД. Заболевание развивается преимущественно у взрослых, контактирующих с профессиональными ирритантами: реакция появляется после контакта с причинно-значимым агентом и связана с прямым повреждением эпидермальных кератиноцитов [5]. У детей ирритантный КД встречается намного реже [1].
Аллергический КД протекает по механизму гиперчувствительности замедленного типа (ГЗТ, IV тип иммунологических реакций) и реакция возникает после предыдущей сенсибилизации к аллергену [6]. Было описано около 3 000 химических веществ, способных вызвать аллергический контактный дерматит.
Этиология
Наиболее частые причины аллергического и ирритантного КД (таблица 1): бальзам Перу, бензокаин, хлорамфеникол, хром, хлорид кобальта, этилендиамин, формальдегид, меркаптобензотиазол, ртуть, неомицина сульфат, сульфат никеля, пенициллин, тимеросал, различные косметические средства, топические глюкокортикостероиды (ГКС) [7-10].
Таблица 1. Вещества со свойствами аллергена и продукты, их содержащие [2, 11]
|
| Группа аллергенов | Пример аллергена | Продукты, содержащие аллерген | | Металлы (никель, кобальт, хром, алюминий) | Никеля фосфат | Покрытые никелем предметы, ювелирные изделия, монеты, украшения | | Резина и резиновые изделия (латекс, добавки к резине) | Латекс | Латексные перчатки, воздушные шары, презервативы и т.д. | | Местные ЛС (антибиотики, анестетики, ГКС и др.) | Неомицина сульфат | Косметические средства, вакцины, стоматология | | Местные ЛС (антибиотики, анестетики, ГКС и др.) | Местные анестетики – производные каинов | Анестетики, спортивные кремы, аэрозоли, суппозитории, краска для волос | | Косметические и парфюмерные средства (бальзам Перу, алкоголь, жиры, стабилизаторы, консерванты) | Тиомерсал | Консервант для инъекций, капель для глаз и носа, растворов для контактных линз | | То же | Парабены | Консерванты пищи, косметики, антибиотики | | То же | Бальзам Перу | Пища, косметика | | Краски для волос, лаки (парафенилендиамин, сульфат и хлорид кобальта) | Кобальта хлорид | Цемент, краски, витамин В12, покрытые металлом предметы | | Синтетический клей, адгезивы (эпоксидный клей, смолы) | Эпоксидная смола | Покрытые эпоксидной смолой бытовые предметы, скотч, краска | | Детергенты, мыла, консерванты | Формальдегид | Синтетические резины, ткани, пластики | | Растения (ядовитый плющ, примула, хризантема) | Хризантема | Косметика, местные ЛС |
Основные аллергены, которые участвуют в развитии аллергического контактного дерматита у детей: никель, топические антибиотики, химические консерванты, ароматизаторы и резиновые изделия [11].
Пищевые продукты, способные вызвать фито- и фотодерматит [12]: анис, морковь, сельдерей, инжир, лимон, лайм, петрушка, пастернак.
Патогенез
Контактный дерматит протекает по неаллергическим (ирритантный КД) или по аллергическим (аллергический КД) механизмам.
Факторы, которые влияют на выраженность кожного ответа при контакте с причинно-значимым агентом, следующие: свойства агента (молекулярная масса, химическая потенция, концентрация и доза); особенности пациента (уровень сенсибилизации); область, интенсивность и длительность экспозиции (контакта); состояние кожных покровов [13].
Более тонкие слои кожи, например в области век, мочки уха, гениталий более подвержены воздействию агента; области ладоней и подошв, где кожа толще, более устойчивы к развитию КД.
Большинство реакций при КД ограничены областью контакта с причинным агентом. Любое повреждение кожи нарушает целостность эпидермального барьера, в результате чего кожа в этом месте становится более подверженной воздействию ирритантов.
Ирритантный КД проявляется неиммунологической прямой цитотоксической реакцией кожи в ответ на контакт с причинным агентом. В воспалительном ответе участвуют цитокины (фактор некроза опухоли α, IL-1, IL-8, гранулоцито-макрофагальный колониестимулирующий фактор), секретируемые Т-лимфоцитами, и иммунные клетки, такие как макрофаги, нейтрофилы, естественные киллеры. Воспалительная реакция дозозависимая и обычно ограничена областью кожи, контактирующей с причинно-значимым агентом.
Аллергический КД развивается в течение двух последовательных фаз: сенсибилизации и активизации. Сенсибилизация происходит при первичном контакте эпидермиса с причинно-значимым веществом и связана с секрецией кератиноцитами провоспалительных цитокинов и хемокинов. Аллергены контактируют в коже с клетками Лангерганса или другими дендритными клетками, которые, захватывая и перерабатывая антиген, попадают в лимфоузел. Здесь они представляют переработанный антиген CD4+T-лимфоцитам, которые активизируются и трансформируются в CD4+CD25+-регуляторные и CD8+-эффекторные клетки. В этой фазе происходит сенсибилизация организма к аллергену, но количество Т-клеток еще недостаточно для развития клинически видимого ответа.
Во время фазы активизации дендритные клетки представляют аллерген, повторно попавший в организм, сенсибилизированным к нему Т-лимфоцитам. Последние, секретируя IL-2 и IFN-γ, активизируют макрофаги с развитием клеточной инфильтрации. В результате через 18–96 часов развиваются признаки аллергического КД. Важную роль также играют цитокины макрофагов (IL-1, IL-6, фактор некроза опухоли α) и хемокины, выделяемые клетками инфильтрата. Хемокины являются хемоаттрактантами, привлекающими макрофаги и лимфоциты в очаг воспаления.
На фото аллергический дерматит на никель у женщины 29 лет в области ношения ремня
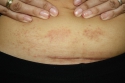 
Вариант аллергического КД – фотоаллергический дерматит – развивается по иммунологическому механизму (IV тип реакции), когда фотосенсибилизация возникает под воздействием ультрафиолетового облучения длинными волнами (320–450 нм), что приводит к изменению молекулярной структуры причинно-значимого агента и началу его патологического действия [14]. У предрасположенных пациентов симптомы появляются после постоянного контакта с сенсибилизирующими веществами (например, бергамотом, красками, некоторыми пищевыми продуктами и топическими ЛС и другими фотоаллергенами) на протяжении длительного периода (до 1–3 недель).
Фототоксический дерматит возникает под действием инородных химических веществ, контактирующих с кожей пациента эндогенно или экзогенно, в комбинации с экспозицией к ультрафиолетовым лучам, что приводит к активизации неиммунологического повреждения клеток [15].
Классификация
1. Ограниченные местнораздражающие реакции: жжение и боль, появляющиеся через несколько минут после контакта с причинным фактором (например, использование косметических средств, пребывание на солнце), чаще на лице, при отсутствии других видимых изменений.
2. Острый ирритантный контактный дерматит: результат длительного действия одного сильного раздражающего фактора или короткого действия нескольких ирритантов.
На рисунке 1 представлен пеленочный дерматит, который развился в области ягодиц у 6-месячного ребенка. Заболевание быстро регрессировало при частой смене подгузников и применении мази бепантен и 1% крема гидрокортизон на коже в области поражения.

3. Хронический (кумулятивный) ирритантный контактный дерматит: происходит из-за многократных повторных контактов со слабыми раздражителями (например, стиральным порошком, органическими растворителями, мылами, слабыми кислотами, воздействием низкой влажности, тепла) [16].
4. Аллергический контактный дерматит: возникает в случае предшествующей сенсибилизации иммунной системы к специфическому аллергену при повторном контакте с ним (фаза активизации).
На рисунке 2 приведен пример аллергического КД на никель.

Заболевание развилось у 11-летней девочки в виде симметричных экзематозных пятен с четко ограниченной эритемой, шелушением и корками. Девочка страдала хроническим зудящим дерматитом в области бедер в течение трех лет. Высыпания исчезали в течение лета и появлялись снова ежегодно с начала сентября. Была выявлена положительная реакция на никель по результатам патч-тестов. После тщательного расспроса ребенка и ее родителей было предположено, что симптомы появляются после контакта кожи с той частью школьного туалета, которая имела никелевое покрытие. После исключения прямого контакта симптомы дерматита больше не развивались.
Аллергический КД (рисунок 3) развился у 12-летней девочки после ношения ремня с металлической пряжкой, предположительно с цинковым покрытием. После того как девочка перестала носить ремень, высыпания постепенно регрессировали.

5. Фототоксический и фотоаллергический контактные дерматиты. Аллергический фотодерматит – это разновидность дерматита, развивающегося при контакте с химическими веществами (чаще лекарственными средствами, являющимися фотоаллергенами), которые становятся аллергенными только при активизации под действием солнечного света и ультрафиолетовых лучей [14]. Во многих случаях попытка различить фотоаллергические и фототоксические реакции представляет значительную трудность.
6. Фитодерматит. Это вид дерматита, вызываемого контактом с растениями (химическими субстанциями растений, присутствующими в листьях, стебле, цветках, пыльце или корнях), например семейств Urticaceae, Compositae, Ranuculaceae [16]. Аллергический фитодерматит могут вызывать следующие агенты, содержащиеся в растениях и продуктах из них: катехолы (используются в стоматологии, производстве мыла, парфюмерных изделий и масел, ванилина) и терпены (содержатся в цитрусовых, сельдерее, хризантемах, смоле).
На рисунке 4 изображен юноша 15 лет, у которого развилась реакция в виде распространенных очагов красных отечных папул и бляшек после контакта с ядовитым плющом. Реакция разрешилась в течение двух недель на фоне терапии пероральными ГКС.

Системный контактный дерматит: возникает редко, обычно после системного применения лекарственного препарата и предшествующей топической (местной) сенсибилизацией к этому препарату в анамнезе [17, 18].
Некоторые авторы предлагают другую классификацию заболевания и выделяют 13 основных типов аллергического и ирритантного КД [11]:
• пеленочный дерматит, обычно возникает в возрасте 9–12 мес. (см. рисунок 1) [16];
• контактный хейлит [19];
• контактный стоматит [20];
• другие контактные дерматиты слизистых оболочек (конъюнктивит, баланит, вульвит) [19];
• дерматит, связанный с ношением обуви [16, 21];
• дерматит, связанный с ношением одежды [16, 22];
• дерматит после контакта с краской [23];
• дерматит на материал из пластика [24];
• дерматит на косметические средства [25];
• дерматит, связанный с применением топических ГКС [26];
• латексный дерматит (может быть связан с перекрестной реактивностью между аллергенами латекса и фруктов) [27-29];
• профессиональный дерматит [30];
• дерматит дайверов (дерматит возникает из-за использования маски для ныряния, ласт и другой экипировки) [16].
Диагностика
Важно собрать подробный анамнез о наличии у ребенка дома или на месте учебы профессиональных или других факторов, приводящих к развитию ирритантного или аллергического дерматита, а также внимательно осмотреть пораженную область кожи.
На практике часто наблюдается многофакторная этиология дерматита, когда аллергены и другие раздражители вместе участвуют в развитии некоторых видов экземы, особенно экземы кистей и стоп.
Анамнез
Необходимо спросить пациента о связи между возникновением симптомов дерматита и контактом с водой, солнечными лучами, животными, узнать об использовании косметических и лекарственных средств, металлических украшений, растворителей, мыла, собрать аллергологический и профессиональный анамнез (профессиональные вредности, улучшение симптомов дерматита во внерабочее время и т.д.).
Важным симптомом аллергического КД является зуд, при отсутствии которого этот диагноз маловероятен. После прекращения контакта с агентом дерматит быстро регрессирует. При повторном воздействии повреждающего вещества возникает новый эпизод заболевания. Интенсивность воспалительной реакции, как правило, нарастает от рецидива к рецидиву, и в случае аллергического КД зависит от степени развившейся у больного сенсибилизации к данному аллергену, частоты контакта с ним.
Физикальное обследование
Выраженность симптомов КД зависит от стадии заболевания и момента обращения пациента. Острая стадия характеризуется эритемой, отеком и формированием везикул. Везикулы при аллергическом КД наполнены прозрачным транссудатом, который прорывается в подострой стадии и сопровождается образованием эрозий и мокнутием. В дальнейшем везикулы сменяются папулами, образуются корки и шелушение с сопутствующим уменьшением эритемы и отека.
В хронической стадии аллергического КД преобладают шелушение и лихенификация (утолщение эпидермиса кожи с образованием на ней большого количества складок).
Область поражения кожи важна для установления диагноза, т.к. при контактном дерматите она отражает область контакта с агентом. Наиболее часто поражается кожа век, лица, шеи, волосистой части головы, кистей, подмышечных областей и нижних конечностей из-за частого контакта с наиболее распространенными ирритантами (таблица 2).
Таблица 2. Характерные области поражения кожи и слизистых оболочек в зависимости от вида агента [7, 31-33]
|
| Область кожи | Причинно-значимые агенты | | Лицо | Мыло, пудра для лица, косметические средства, парфюмерные изделия, очищающий крем и молочко, крем для бритья, лезвие бритвы, косметический лосьон до и после бритья, маска для небулайзера, крем от загара, топические ЛС | | Волосистая часть головы | Лосьон для волос, краска для волос, средства против перхоти, средства для завивки волос, серьги, заколки для волос, головной убор | | Лоб | Косметические средства, шампуни и лосьоны для волос и другие агенты, как и в случае с волосистой частью головы | | Веки | Косметика для глаз и лица, очищающее молочко, крем для лица, тени для глаз, краска для ресниц, примочки и мази для глаз, контакт с пальцами | | Уши | Серьги и пирсинг, подвески, наушники, «Bluetooth»-гарнитура для мобильного телефона, капли для ушей, топические ЛС | | Губы и периоральная область | Мази, губная помада, жвачка, зубная паста, пищевые продукты, табачный дым, латекс, металлы, пирсинг | | Шея | Парфюмерные изделия, украшения (никель), одежда (особенно свитер) | | Подмышечные области | Дезодоранты, крем для депиляции, настойки, топические ЛС, антисептические средства | | Предплечье | Часы, металлические украшения, растения, настойки | | Кисти | Косметические средства, лосьоны, кремы (в том числе от загара), металлические украшения, металлы, растения, очищающие средства, мыло, резиновые и латексные перчатки, а также другие материалы из резины, кожи и латекса, топические ЛС | | Туловище | Парфюмерные изделия, соли для ванны, косметические средства, металлические части одежды (кнопки, молнии и др.), ремень, застежка бюстгальтера, одежда из кожи, резины и латекса, краски, формалин, средства для душа, растения, топические ЛС | | Гениталии | Пеленка для грудных детей, шорты, нижнее белье, топические антисептики, антибактериальные и противогрибковые ЛС, тампоны, презервативы, дезодоранты, латекс | | Анальная область | Топические ЛС, суппозитории, мази | | Бедро и голень | Чулки, нижнее белье, колготки, кожаная и резиновая одежда, крем для депиляции, топические ЛС, в том числе мази | | Стопы | Обувь, в том числе резиновая, сандалии и шлепанцы для душа, настойки, пряжки, дезодоранты, топические ЛС |
Фотоаллергические реакции возникают после повторного контакта с фотоаллергеном и воздействия солнечных лучей (ультрафиолетового облучения). Эти реакции часто проявляются через несколько минут в виде уртикарных, эритематозных и/или экзематозных высыпаний с вовлечением в процесс других участков кожи, не подвергавшихся действию солнечного света [11].
Фототоксические реакции начинаются через 5–18 часов после пребывания на солнце и использования агента, их выраженность достигает максимума спустя 36–72 часа. Проявления фототоксического дерматита обычно связаны с образованием пигментации, эритемы и везикул [11].
Веки особенно подвержены действию агентов и развитию аллергического КД из-за минимального защитного барьера кожи, частого дотрагивания и постоянного аэрогенного контакта с ирритантами. Наиболее частые причинные агенты: лак для ногтей, косметические средства, наносимые на кожу кистей, лица и волосы. Использование шампуней, спреев для волос, косметики для лица и гелей может вызывать изолированный дерматит только в области век из-за более тонкого кожного покрова по сравнению с другими участками кожи лица и волосистой части головы.
Лицо. КД кожи лица часто возникает при переносе ирритантов с других участков кожи. Другие важные причины дерматита кожи в области лица: косметические средства и духи.
Волосистая часть головы. Аллергический КД не часто возникает на волосистой части головы из-за более толстого кожного покрова по сравнению с другими участками тела. Дерматит может вызывать использование краски для волос, выпрямителей для волос, реже – шампуней [34].
Шея. Так же как и веки, кожа шеи высоко реактивна и подвержена воздействию ирритантов и аллергенов. Дерматит может возникать при использовании косметических средств, ношении одежды и ювелирных изделий [8].
Кисти. Более половины всех случаев контактного дерматита возникает на верхних конечностях, особенно на кистях. Процесс чаще локализуется на тыльных поверхностях кистей, где кожа тоньше и чувствительность клеток Лангерганса выше по сравнению с ладонной поверхностью. Как ирритантный, так и аллергический КД часто возникают на коже кистей, и попытки различить их обычно связаны со значительными трудностями. Ирритантный КД сопровождается образованием меньшего количества везикул, чем аллергический, и чаще локализуется на коже в области дистальных фаланг. Когда дерматит распространяется на кожу в области предплечья и сопровождается поражением кожи лица, необходимо исключить фотоаллергический или фототоксический процесс.
Подмышечные области. Наиболее частые агенты, вызывающие дерматит кожи подмышечной области: антиперспиранты (гидроксид алюминия), дезодоранты, краска, духи, гели для бритья.
Нижние конечности. Аллергический КД тыльной поверхности стопы может быть вызван различными компонентами обуви, например клеем, резиной, кожей.
Лабораторные и другие методы исследования
Патч-тест – «золотой стандарт» в диагностике причинно-значимых контактных аллергенов. С помощью патч-тестов пытаются воссоздать обстоятельства, которые привели к возникновению реакции [35, 36].
Патч-тест должен выполняться всем пациентам с подозрением на аллергический КД. Данный метод исследования также информативен для выявления перекрестных реакций или сопутствующей гиперчувствительности к дополнительным аллергенам [37] и латексу [38].
Подготовка пациента.
• Очень важно, чтобы кожа спины пациента была свободна от высыпаний дерматита, это позволит избежать ложноположительных результатов тестов. С другой стороны, если пациент использует топические ГКС на коже в области спины в течение двух дней до теста, принимает системные ГКС или иммуносупрессивные препараты, возрастает риск ложноотрицательных результатов [39, 40].
• Необходимо предупредить пациентов о том, что на время проведения теста не следует мыться и заниматься тренировками или работой, связанной с физической нагрузкой (во избежание потливости).
• Некоторые местные реакции, возникающие при проведении патч-тестов, представляют трудности для дифференцировки и интерпретации и могут быть ошибочно приняты за положительные результаты. Наиболее часто такие реакции вызывают никель, кобальт, соли калия.
Патч-тесты (аппликационные тесты)
• Патч-тесты являются важным диагностическим методом у пациентов с подозрением на контактную аллергию и с персистирующей экземой. Метод имеет высокую диагностическую значимость и безопасен для проведения у детей с экзематозным процессом, особенно с экземой кожи кистей и век [41, 42].
• Метод заключается в нанесении антигена (аллергена) на кожу в стандартизованных концентрациях на повязке со связующим веществом. Наиболее часто для аппликации используется кожа спины между позвоночником и лопаткой из-за большей области, доступной для исследования, хотя в некоторых случаях возможна постановка тестов и на коже верхних конечностей.
• Оптимальное время оценки патч-тестов составляет 1–3 дня (обычно 24–48 часов). Через это время пациенты должны явиться к врачу для снятия тестовой повязки. Реакция оценивается через 30 минут после удаления патч-теста.
• Пациенту рекомендуется сохранять кожу сухой и явиться для повторной оценки теста на 3, 4 или 7 день после начальной аппликации. У 10% таких пациентов при повторной оценке наблюдаются положительные результаты [5, 39, 40]. Часто положительные тесты появляются после 4-го дня на неомицин, тиксокортол, пивалат и никель.
• Чувствительность и специфичность патч-тестов составляет 70–80% [43].
Фотопатч-тесты
• Проведение данного вида тестов возможно при подозрении на фотоаллергический дерматит [44].
• Стандартный метод проведения включает аппликацию двух комплектов серий фотоаллергенов и других «подозреваемых» агентов на обе стороны верхней части спины. Одна сторона облучается ультрафиолетовыми лучами через 1–2 дня после нанесения. Оценка теста – еще через 2 дня. Точные интервалы и дозы ультрафиолетового облучения могут различаться в разных аллергологических центрах.
• Последующая оценка через 3 или 4 дня увеличивает частоту обнаружения положительных результатов.
Открытые патч-тесты
• Открытые патч-тесты используются для оценки потенциальных ирритантов, чаще всего при контактной крапивнице.
• Аппликации обычно наносятся на кожу предплечья, также возможно проведение тестов на верхненаружной части плеча или в области лопатки.
• Оценка проводится с регулярными интервалами первые 30–60 минут, в дальнейшем – через 3–4 дня.
Диагностика I типа реакций (IgE-связанных, гиперчувствительности немедленного типа)
• В некоторых случаях реакции I типа могут протекать в совокупности с реакциями IV типа и сопровождаются симптомами аллергического, ирритантного и/или атопического дерматита кистей, например замедленные реакции у пациентов с аллергией к латексу [45].
• В этом случае для диагностики используются два вида тестов: кожные прик-тесты (в том числе прик-прик тест с аллергеном латекса [46, 47]) и провокационный тест («use test») [39]. Провокационный тест заключается в аппликации латексной перчатки, вымоченной в течение 20 минут в воде или физиологическом растворе, на кожу пациента.
• На практике предпочтение отдают прик-тестам из-за возможности развития анафилактической реакции при проведении провокационного теста [39, 40].
• В некоторых случаях возможно определение IgE к латексу in vitro (RAST), хотя специфичность и чувствительность этого метода меньше, чем у прик-тестов [9, 48].
Дифференциальная диагностика
Дифференциальная диагностика контактного дерматита проводится с другими папулосквамозными формами дерматитов, а также между аллергическим и ирритантным КД (таблица 3) и между токсическим и аллергическим фотодерматитами (таблица 4) [19].
Таблица 3. Сравнительная характеристика ирритантного и аллергического КД [5, 19]
|
| Характеристика | Ирритантный контактный дерматит | Аллергический контактный дерматит | | % от всех случаев контактного дерматита | 70–80% | 20–30% | | Механизм | Прямое повреждение тканей, неиммунологический | Иммунологический, гиперчувствительность замедленного типа | | Гистологические находки | Спонгиоз* | Спонгиоз* | | Проявления | При первичном контакте | При повторном контакте у сенсибилизированных пациентов | | Симптомы | Жжение, боль | Зуд | | Признаки | Эритема, отек, трещины, буллы, десквамация | Эритема, отек, везикулы, папулы, лихенификация | | Область поражения | Только в области контакта | Может распространяться за область контакта | | Время появления симптомов после контакта с агентами | От нескольких минут до нескольких часов | От нескольких часов до нескольких дней (обычно 24–72 ч) | | Причинно-значимые агенты | Мыла, детергенты, кислоты, растворители | Металлы, косметические и лекарственные средства, консерванты, растительные яды и др. | | Диагностические тесты | Отсутствуют | Патч-тест |
* Спонгиоз – экссудативное воспаление эпидермиса, при котором серозная жидкость скапливается в межклеточных пространствах шиповатого слоя, вследствие чего увеличиваются межклеточные лакуны.
Таблица 4. Сравнительная характеристика токсического и аллергического фотодерматитов [51, 52]
|
| Характеристика | Токсический фотодерматит | Аллергический фотодерматит | | Распространение | Широкое | Редкое | | Механизм развития | Неиммунологическое повреждение клеток | Иммунологическая сенсибилизация, Т-клеточный ответ (ГЗТ, IV тип реакций) | | Клинические проявления | Солнечная эритема | Экзема | | Путь поступления агента | Местный и системный (чаще) | Местный | | Начало заболевания | От нескольких минут до нескольких дней после контакта | Через 12–24 ч после повторного контакта с аллергеном | | Проявления при первом контакте | Есть | Отсутствуют, требуется период сенсибилизации | | Длина волны при ультрафиолетовом облучении | 285–310 нм | 320–450 нм | | Доза ЛС | Дозозависимый | Дозонезависимый | | Проявления | | | | Эритема | ±/+++* | ±/+++ | | Отек | +/+++ | +++ | | Папулы /везикулы | ± | ++ | | Формирование булл | ++/+++ | + | | Склонность к распространению процесса | Отсутствует | ++ | | Ограниченные высыпания | ++ | ± |
* Количество «+» соответствует выраженности реакции и вероятности ее развития: от «±» - маловероятно развитие реакции/не выраженный симптом, до «+++» - высоко вероятно развитие реакции/выраженный симптом.
Клиническая картина эндогенных форм дерматита, таких как атопический, нумулярный, дисгидротический или себорейный может напоминать КД, особенно в хронической стадии.
Как атопический, так и контатный дерматиты могут быть экзематозными; тем не менее начало атопического дерматита обычно характерно для раннего детского возраста, в то время как КД редко возникает у детей. У некоторых пациентов атопический дерматит сопутствует с контактным [34].
Атопический дерматит поражает симметричные области кожи, особенно разгибательные поверхности у грудных детей и сгибательные поверхности в старшем возрасте.
Себорейный дерматит сопровождается слабым или умеренным зудом и образованием эритематозных участков с фестончатыми краями и скоплением желтых жирных чешуек в области кожи век, крыльев носа и волосистой части головы.
Нумулярный дерматит выявляется как монетовидные экзематозные участки 2–10 см в диаметре на туловище или конечностях.
Для дисгидротической экземы характерно образование множественных мелких везикул 1–2 см в диаметре на ладонной поверхности кистей и подошвенной поверхности стоп.
Другие сходные с КД заболевания кожи, с которыми нужно проводить дифференциальную диагностику: псориаз, грибковые инфекции, кожная Т-клеточная лимфома и волчанка.
Лечение и профилактика
Лечение и профилактика контактного дерматита заключаются в защите кожи от действия раздражающих факторов, снижении клинических проявлений заболевания и предотвращения развития инфекционных осложнений (рисунок 5). Основные положения терапии перечислены ниже.
Рисунок 5. Алгоритм диагностики КД

1. Элиминация провоцирующих факторов и аллергенов и предотвращение повторного контакта с ними [16]. Лечение аллергических реакций на латекс начинается с немедленного удаления любого источника латекса из зоны прямого контакта пациента и уменьшение возможности контакта в будущем [27]. Дети с фотодерматитом должны избегать длительного пребывания на солнце во время приема причинно-значимых ЛС. Таким пациентам рекомендуется использовать солнцезащитные кремы [49].
2. Необходимо рекомендовать пациенту внимательно изучать состав продукта для определения возможного содержания в нем причинно-значимых агентов [8].
3. Необходимо использование защитных перчаток при контакте с раздражителями [50, 51].
4. Важно рекомендовать пациенту заменять изделия на альтернативные, не обладающие раздражающим действием.
5. Эффективность использования профилактических защитных кремов перед контактом с ирритантами не доказана. С другой стороны, данные рандомизированных контролируемых исследований подтвердили эффективность использования заменителей мыла, а также косметических средств и кремов после контакта с раздражителями для снижения распространенности поражения кожи при контактном дерматите [52].
6. В острой стадии КД показано использование топических ГКС (в виде лосьонов, кремов, гелей, мазей) коротким курсом (7–10 дней) на область поражения [26, 53]. Показана эффективность местного применения такролимуса при аллергическом контактном дерматите на никель [42, 54].
7. Терапия второй линии: PUVA-терапия, азатиоприн и циклоспорин используются при ГКС-резистентной экземе кистей. Есть данные нескольких РКИ, подтверждающих эффективность этих терапевтических методов [55, 56].
8. В исследованиях получены многообещающие данные по клинической эффективности использования оральных ретиноидов для лечения хронической экземы кистей [41].
9. Существуют некоторые доказательства эффективности диеты с низким содержанием никеля у пациентов с сенсибилизацией к нему [57]. Никель может содержаться в свежих или консервированных пищевых продуктах и напитках [12]: чечевице, ржаном хлебе, горохе, шоколаде и какао, арахисе, малине, сельди, джеме, картофеле, белом вине, коровьем молоке, спарже, пиве, масле, моркови, капусте, орехах, маргарине, грибах, луке, устрицах, груше, кукурузе, изюме, сое, шпинате, землянике, чае, томатах, дрожжах и в некоторых других. Пациенты с аллергией на никель должны уменьшить потребление моркови, капусты, цветной капусты, огурцов, свежих фруктов, пива, кофе, вина.
10. Системные антигистаминные препараты могут применяться для уменьшения зуда.
Прогноз при легком течении контактного дерматита зависит от степени элиминации. Если пациент сможет избегать контакта с причинными факторами, заболевание будет оставаться в ремиссии.
Список литературы см. в журнале или в книге "Доказательная аллергология-иммунология".
|
| |
|

